Deelnemers congres palliatieve zorg uiten behoefte aan kennis en nazorg
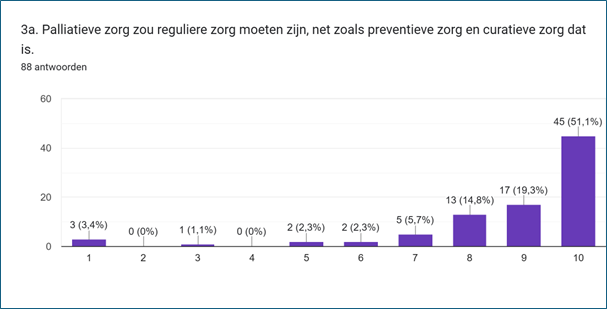
‘Palliatieve zorg zou reguliere zorg moeten zijn’
24 februari 2025
Palliatieve zorg zou reguliere zorg moeten zijn, net zoals preventieve zorg en curatieve zorg dat zijn. Palliatieve zorg zou verder een verplicht onderdeel moeten zijn van alle artsen- en zorgopleidingen en nazorg voor professionals zou net zo gewoon moeten zijn als nazorg voor naasten en nabestaanden. Daarnaast is er een brede behoefte aan kennis over palliatieve zorg. Dit zijn enkele uitkomsten van de enquête die Agora en VPTZ Nederland samen hielden op 5 februari, onder deelnemers aan het Nursing Jaarcongres Palliatieve Zorg.
Korte enquête
Agora en VPTZ hielden een korte enquête onder de 400 deelnemers. 88 deelnemers vulden de uitvraag in, dus ruim 1 op de 5. Zij waren vooral (gespecialiseerd) verpleegkundigen in een ziekenhuis, hospice of huisartsenpraktijk, wijkverpleegkundigen en verzorgenden IG. Ze beantwoordden meerkeuzevragen en reageerden op een reeks stellingen waarbij ze konden aangeven in hoeverre ze het ermee (on)eens waren of in hoeverre de stelling op hen van toepassing was. (1 = helemaal niet mee eens/helemaal noet van toepassing; 10 = helemaal mee eens/helemaal van toepassing).
Met de enquête willen Agora en VPTZ Nederland bijdragen aan meer bewustwording en aan kennisdeling. Op basis van de antwoorden doen Agora en VPTZ Nederland inspiratie op voor online kennissessies, workshops en infographics.
Behoefte aan kennis
We vroegen de deelnemers: Wat heb jij nodig om (nog) betere palliatieve ondersteuning en zorg te kunnen bieden aan patiënten/cliënten en hun naasten? ‘Meer kennis’ was de dikke rode draad bij de antwoorden op deze open vraag. De kennisbehoefte blijkt breed: van kennis over de mogelijkheden van palliatieve zorg, over cultuurverschillen en inzetbare tools, tot meer tijd om kennis op peil te houden, meer kennis bij de collega’s, kennis over hoe te communiceren met patiënten en naasten en meer gerichte scholing.
Opleiding
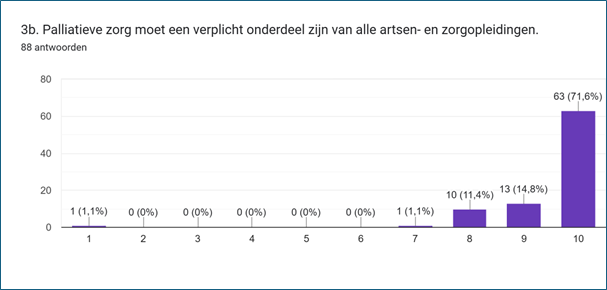
Bij deze brede behoefte aan kennis is het logisch dat de stelling Palliatieve zorg moet een verplicht onderdeel zijn van alle artsen- en zorgopleidingen veel instemming kreeg. De grote meerderheid (ruim 70%, 63 mensen) gaf een 10 en is het hier dus helemaal mee eens.
Nazorg voor professionals
Nazorg voor naasten en nabestaanden is een belangrijk onderdeel van palliatieve ondersteuning en zorg. We vroegen in hoeverre de deelnemers als professional ook behoefte hebben aan nazorg en legden hen de stelling voor: Ik vind dat nazorg voor de ervaringen en emoties van zorgprofessionals onderdeel moet zijn van het hele proces van palliatieve ondersteuning en zorg, net zoals nazorg voor naasten en nabestaanden dat is.
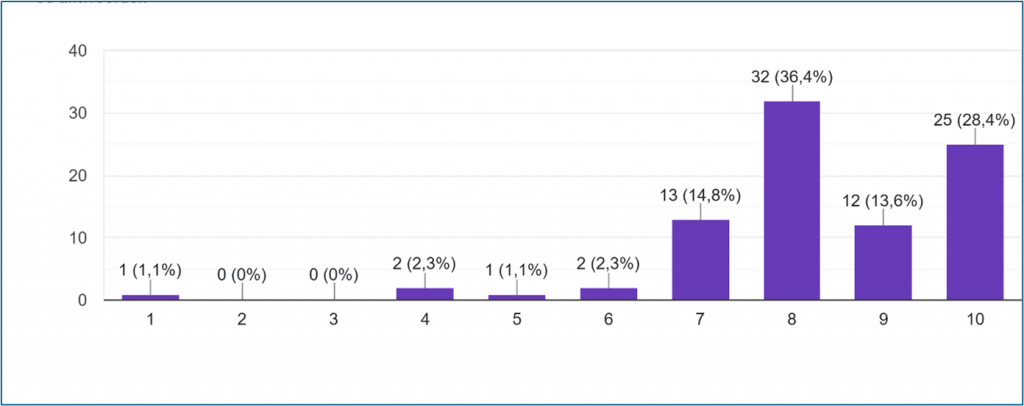
De visie van de respondenten is duidelijk: nazorg voor professionele zorgverleners moet net zo gewoon zijn als de nazorg voor naasten en nabestaanden.
Wat is belangrijk?
‘Wat vind jij belangrijk als het gaat om goede palliatieve ondersteuning en zorg?’, was vraag 1 van de enquête. Omdat er maar maximaal vijf antwoorden mochten worden aangekruist, vonden deelnemers dit een lastige vraag. ‘Ik vind alles belangrijk’, werd veel gehoord.
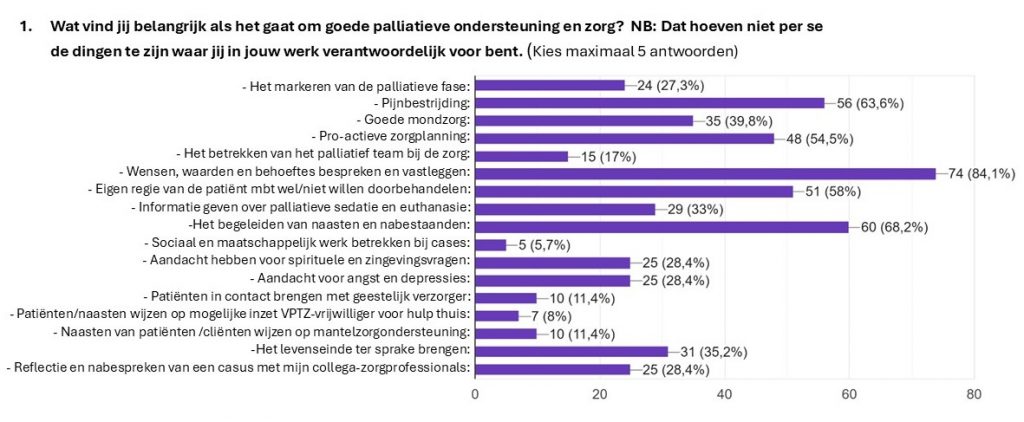
Het hoogst scoorde Wensen, waarden en behoeftes bespreken en vastleggen (84,1%), gevolgd door Het begeleiden van naasten en nabestaanden (68,2%), Pijnbestrijding (63,6%), Eigen regie van de patiënt m.b.t. wel of niet willen doorbehandelen (58%), en pro-actieve zorgplanning (54,5%). Daarmee kozen de respondenten voor enkele van de basisvoorwaarden van palliatieve zorg, zoals ook vastgelegd in het Kwaliteitskader Palliatieve Zorg Nederland.
Het sociaal domein betrekken
De respondenten kozen minder vaak voor het betrekken van anderen bij de ondersteuning en zorg voor hun patiënten of cliënten, zoals sociaal-maatschappelijk werk, geestelijk verzorgers, mantelzorgondersteuning en gespecialiseerde vrijwilligers. Dit kan ook komen omdat dit voor hen minder van toepassing was, bijvoorbeeld omdat ze in een ziekenhuis of verpleeghuis werken.
Toch zijn collega’s uit het sociaal domein wel in beeld en worden ze ook wel betrokken bij cases, zo blijkt uit de antwoorden op de stelling:
‘Ik betrek collega’s uit het sociaal domein (sociaal-maatschappelijk werk, WMO-consulenten) bij de ondersteuning en zorg van mijn patiënten/cliënten voor een brede ondersteuning van mensen in de palliatieve fase en hun naasten’.
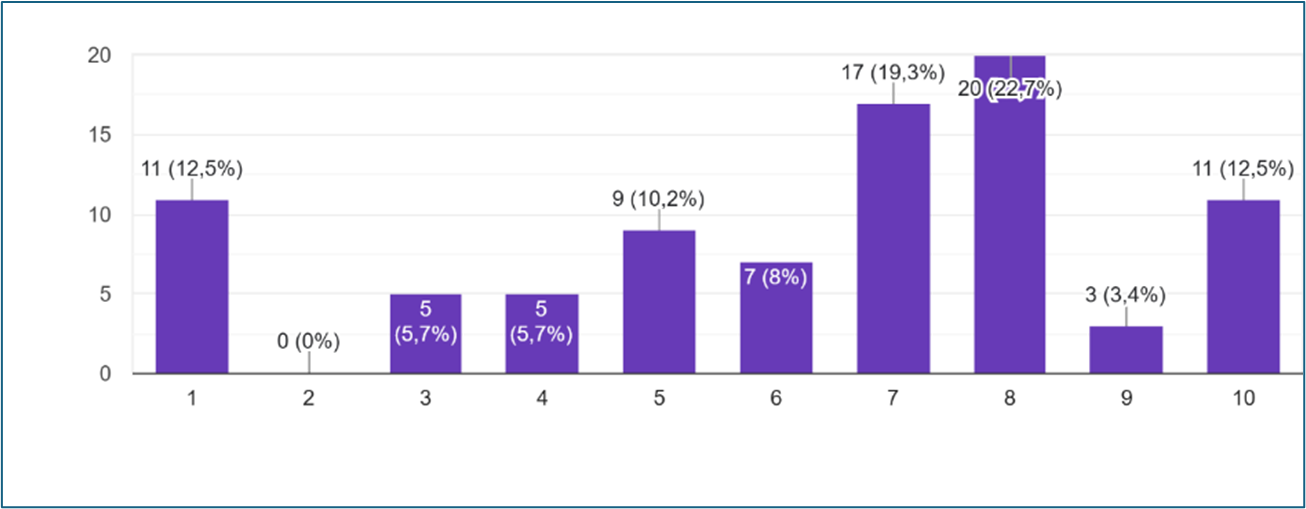
Ruim 65% geeft aan in meer of mindere mate wel eens collega’s uit het sociaal domein te betrekken bij een casus. Voor ruim een derde geldt dat ze dat niet/in mindere mate doen, of dat de stelling op hen (helemaal) niet van toepassing is.
Inzet vrijwilligers
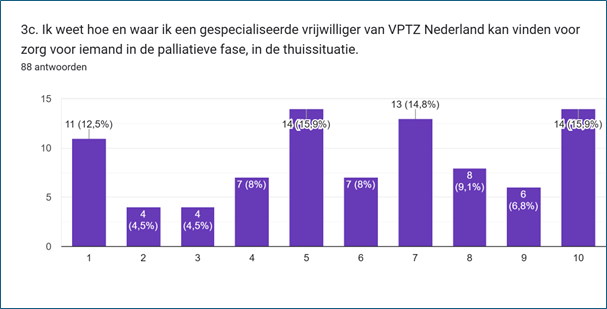
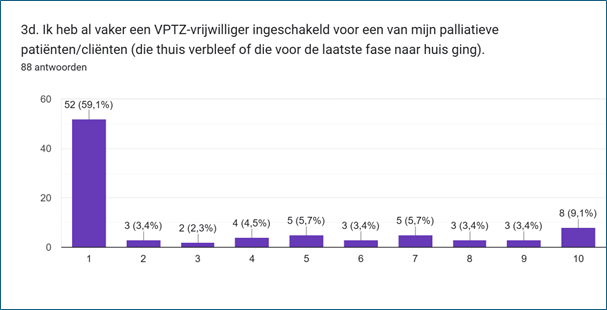
Over de mogelijke inzet van VPTZ-vrijwilligers vroegen we nog even door. De twee stellingen hierover waren weliswaar niet helemaal van toepassing op respondenten die in een ziekenhuis of verpleeghuis werken, maar de antwoorden geven wel een indicatie.
Ruim de helft van de respondenten weet (ongeveer) hoe en waar ze een VPTZ-vrijwilliger kunnen vinden voor een patiënt/cliënt in de thuissituatie (stelling 3c). Verder geeft ruim de helft aan dat zij nog nooit een VPTZ-vrijwilliger hebben ingeschakeld voor een patiënt/cliënt, of dat dit voor hen niet toepassing is (stelling 3d). Een kwart geeft aan dat deze stelling wel (enigszins) op hen van toepassing is, waarvan 9,1% duidelijk aangeeft wel eens een VPTZ-vrijwilliger te hebben ingeschakeld.
Mantelzorgondersteuning
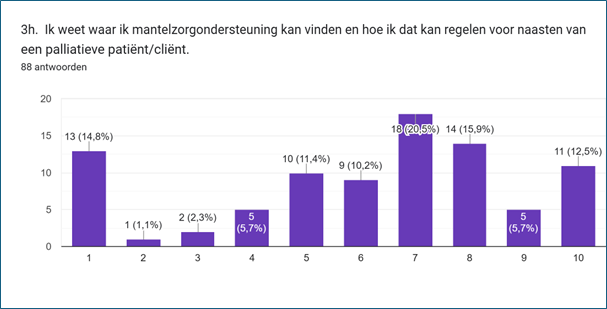
Op het lijstje van Top vijf belangrijkste onderwerpen koos 11,4% voor Naasten van palliatieve patiënten/cliënten wijzen op mantelzorgondersteuning. De respondenten geven aan wel behoorlijke kennis te hebben over de mogelijke inzet van mantelzorgondersteuning. Tweederde (64,8%) geeft aan (wel) te weten hoe en waar zij mantelzorgondersteuning kunnen vinden en regelen voor patiënten/cliënten.
Markering palliatieve fase
De markering van de palliatieve fase scoorde met 27,3% niet heel hoog op het lijstje van belangrijkste Top 5 thema’s. We vroegen de deelnemers ook: Hoe markeer jij de palliatieve fase? Er waren meerdere antwoorden mogelijk.
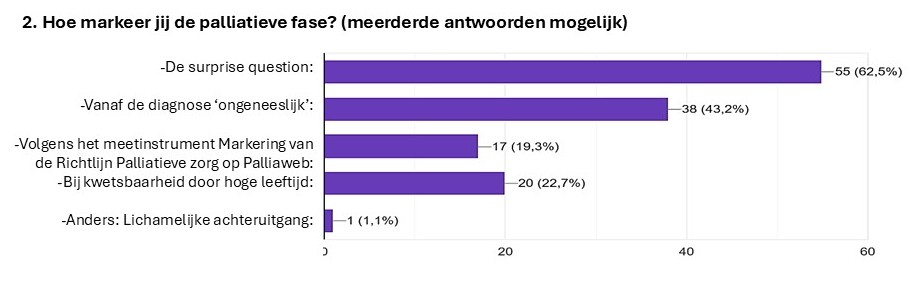
De meesten hanteren daarbij de surprise question (62,5%), dus de vraag ‘Zou u verbaasd zijn als deze patiënt in de komende twaalf maanden komt te overlijden?’ Ruim 40% gaat (ook) uit van het moment van de diagnose. Bijna 20% volgt het Meetinstrument Markering van de Richtlijn Palliatieve zorg op Palliaweb en nog eens ruim 20% kijkt (ook) naar kwetsbaarheid door hoge leeftijd.
Hoe eerder, hoe beter
Hoe en wanneer het begin van de palliatieve fase gemarkeerd wordt heeft gevolgen voor de zorg en ondersteuning die iemand krijgt en het moment waarop die zorg start. Hoe eerder, hoe beter palliatieve ondersteuning en zorg kan worden geboden, passend bij de wensen en waarden van de patiënt. In de palliatieve fase is niet alleen goede medische zorg van belang, maar juist ook aandacht voor sociale aspecten, psychische uitdagingen en zingevingsvragen. Dat is ook de kern van de sociale benadering palliatieve zorg en ondersteuning: de aandacht verschuift van ziekte en medische behandeling naar ondersteuning van de kwaliteit van leven, sterven en rouwen.
Meetinstrument Markering
Uitgaande van de diagnose ‘ongeneeslijk’ kan de palliatieve fase maanden en soms ook jaren duren. Uitgaande van de surprise question wordt palliatieve zorg pas opgestart binnen 12 maanden van het (verwachte) overlijden. Het meetinstrument Markering van de Richtlijn Palliatieve Zorg (op Palliaweb) helpt bij het markeren van de palliatieve fase door actuele problemen, klachten en behoeften in kaart te brengen, deze te monitoren en daar ondersteuning en zorg op af te stemmen.
Voldoen aan levenseindewensen
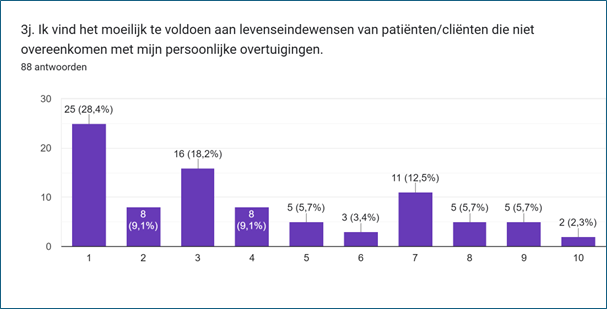
Zorgverleners worden bij de zorg voor hun patiënten/cliënten soms geconfronteerd met levenseindewensen, waarden en overtuigingen die niet aansluiten bij hun eigen waarden en overtuigingen. De ondervraagden geven aan gemiddeld niet veel moeite te hebben om met die verschillen om te gaan. Bijna 14% was het eens met de stelling ‘Ik vind het moeilijk te voldoen aan levenseindewensen van patiënten/cliënten die niet overeenkomen met mijn persoonlijke overtuigingen’. Iets meer dan de helft (55,7%) van de respondenten gaf aan dat deze stelling (helemaal) niet op hen van toepassing is.
Andere culturele achtergrond
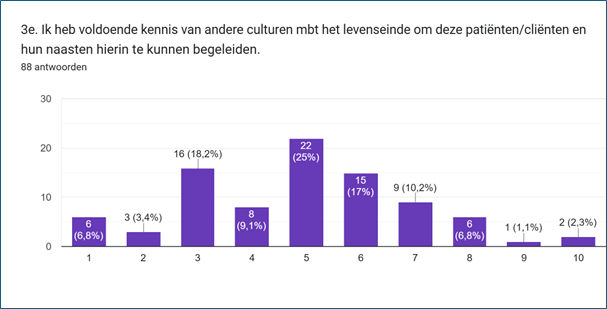
De respondenten geven dus aan gemiddeld weinig moeite te hebben om met de levenseindewensen van hun patiënten/cliënten mee te gaan, ook als dit afwijkt van hun eigen overtuigingen. Maar als het gaat om levenseindewensen van patiënten/cliënten met een andere culturele achtergrond, geven ze aan daar niet altijd voldoende kennis van te hebben. Bijna tweederde van de respondenten (62,5%) scoorde een 5 of lager bij de stelling: ‘Ik heb voldoende kennis van andere culturen mbt het levenseinde om deze patiënten/cliënten en hun naasten hierin te kunnen begeleiden’. Slechts 2 respondenten gaven aan het volledig met de stelling eens te zijn.
Thuis sterven
Als iemand graag thuis wil sterven is het belangrijk dat dit op tijd kenbaar of bespreekbaar wordt gemaakt en dat daar eventueel voorbereidingen voor worden getroffen. Bijvoorbeeld door de inzet van extra (vrijwillige) zorg aan huis en het regelen van een speciaal bed of andere hulpmiddelen. Hebben zorgverleners voldoende mogelijkheden om dit voor hun patiënten/cliënten te regelen?
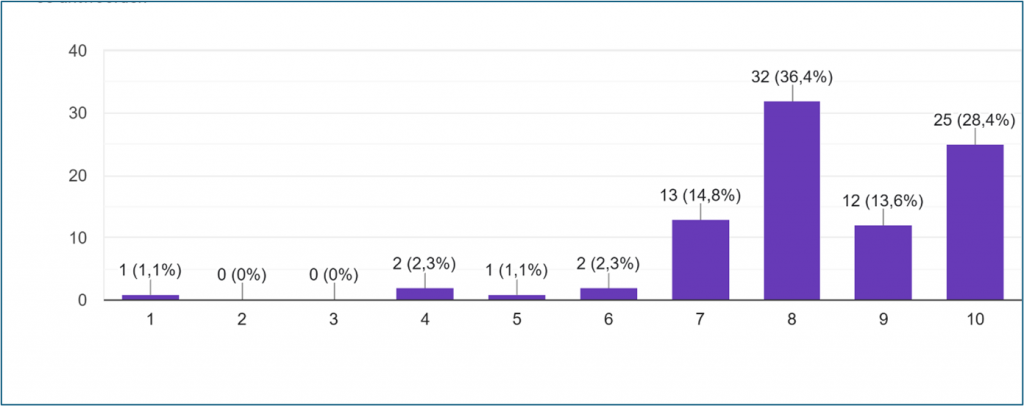
Ruim 70% van de respondenten beantwoordde deze vraag positief. Bijna een kwart (22,7%) beantwoordde deze vraag met een (kleine) onvoldoende en geeft aan onvoldoende mogelijkheden te hebben om thuis sterven goed mogelijk te maken.
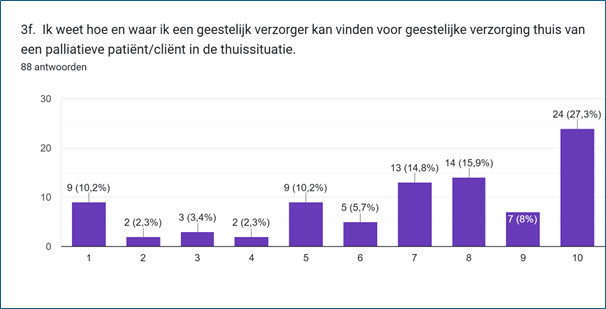
Geestelijke Verzorging Thuis
Een flinke meerderheid (71,1%) van de respondenten geeft aan te weten hoe en waar zijn een geestelijk verzorger kunnen vinden voor thuis verblijvende patiënten/cliënten. Ruim een kwart (28,4%) weet dat niet (goed), of dit is niet op hen van toepassing.
Meer informatie en achtergronden
- Artikel: De rol van het sociaal domein bij palliatieve ondersteuning (Agora)
- Podcastserie: Het sociaal domein en de sociale dimensie bij palliatieve zorg (De Carend Podcast)
- Infographic: Zingevingsvragen ontdekken in de huisartsenpraktijk (Agora)
- Impressieverslag van Webinar de rol van het sociaal domein bij palliatieve zorg thuis, praktijkvoorbeelden van PaTz, Waar is Wally en proeftuinen Léven tot het Einde. (Agora)
- Terugblik: Webinar Een Bitterzoete tijd, over de rol van VPTZ-vrijwilligers (Agora)
- Artikel na.v. interview met Wendy de Bruijn over aandacht voor zingeving (Tijdschrift voor Praktijkondersteuners en Praktijkverpleegkundigen)
- Terugblik: Masterclass Zingevingszorg bij huisarts en praktijkondersteuner (Agora)
- Website VPTZ
- Infographic Hoe verwijs ik naar een vrijwilliger? (PaTz/VPTZ)
Delen:
